ჩუტყვავილა(VARICELLA)
- მანანა ხოჭავა

- 5 авг. 2019 г.
- 4 мин. чтения

ჩუტყვავილა (VARICELLA) ეტიოლოგია: თანამედროვე ტაქსონომიისა და კლასიფიკაციის მიხედვით ვირუსი დასახელებულია, როგორც ჩუტყვავილა-ზოსტერის ვირუსი (VZV - VARICELLA -Zoster virus). VZV ადამიანის ჰერპეს ვირუსია. იგი კლასიფიცირებულია, როგორც ჰერპესვირუსი. მას აქვს მსგავსება იმ ჯგუფის ვირუსებთან, რომლებსაც მიეკუთვნება მარტივი ჰერპესვირუსი HSV. VZV-ს აქვს გარსი, 2-ჯაჭვიანი დნმ. ვირუსის გენომში 70-ზე მეტი ცილაა, მათში ასევე შედიან ცილები, რომლებზედაც მოქმედებს აციკლოვირი და სხვა ანტივირუსული აგენტები. ეპიდემიოლოგია: ინფექციის წყაროს წარმოადგენს ჩუტყვავილით ან ზოსტერით (ერთეულ შემთხვევაში) ავადმყოფი ადამიანი. ინფექცია გადაეცემა ჰაერ-წვეთოვანი და კონტაქტური გზით. ახასიათებს მაღალი კონტაგიოზურობა; 90%-ში დაავადება გადააქვთ 10 წლამდე ასაკის ბავშვებს, ხოლო მოსახლეობის 96% პრაქტიკულად იმუნურია ამ ინფექციის მიმართ. 2-3 თვის ასაკის ბავშვები იშვიათად ავადდებიან ჩუტყვავილათი დედისაგან მიღებული პასიური იმუნიტეტის არსებობის გამო, უკანასკნელის არარსებობისას ნაყოფის დაინფიცირება ხდება ტრანსპლაცენტური გზით. შესაძლოა ახალშობილების დაავადება ორსულობის უკანასკნელ პერიოდში დედის ავადმყოფობის გამო. პათოგენეზი: ვირუსი ორგანიზმში იჭრება ზემო სასუნთქი გზების ლორწოვანიდან, სადაც ისინი პირველად მრავლდებიან და ლიმფური გზით გადადიან კანსა და ლორწოვან გარსებზე, შინაგან ორგანოებში, ცენტრალურ ნერვულ სისტემაში. პირველ რიგში, ვირუსი გამოირჩევა დერმატოტროპიზმით, შემდგომ კი ბუშტუკოვანი ელემენტების ფორმირების დასაწყისს შეადგენს ეპიდერმისის წანაზარდოვანი შრის ეპითელური სისტემის დაზიანებით უჯრედების დაზიანება. ეპითელიუმის ჰიპერპლაზიის შედეგად წარმოიშობა ბირთვშიდა და ციტოპლაზმაშიდა ოქსიფილური ჩანართები, რის შემდეგაც ხდება მათი ბალონური დისტროფია და ნეკროზი. ანთებადი კერის ადგილას ხდება ლიმფის დაგროვება, რაც წარმოქმნის ჩუტყვავილასთვის დამახასიათებელ ბუშტუკოვან გამონაყარს. ბუშტუკების ღრუ უმთავრესად ერთკამერიანია მის ირგვლივ ანთებადი რეაქციის გარეშე. პროცესის უკუგანვითარებისას ხდება ლიმფის შეწოვა, შეშრობა და ფუფხის წარმოქმნა. ფუფხის მოვარდნის შემდეგ ნაწიბურები არ ვითარდება და რჩება პიგმენტაცია 2-3 კვირის განმავლობაში.
ჩუტყვავილა არავაქცინირებულებში ძლიერ კონტაგიოზურია - გადაცემა ხდება 61-100% -ში ახლო კონტაქტის დროს. 1 დოზით ვაქცინირებულებში კონტაგიოზურობა 2 ჯერ ნაკლებია. ერთ კვლევაში დადგინდა, რომ თუ 1 დოზით ვაქცინირებულებში <50 ელემენტია, კონტაგიოზურობა იყო 1/3 -ით ნაკლები, ვიდრე იმ ვაქცინირებულებში, ვისთანაც ელემენტების რაოდენობა ≥ 50 იყო (და კონტაგიოზურობა იყო დაახლოებით იგივე რაც არავაქცინირებულებში)
არავაქცინირებულებში ჩუტყვავილას კლინიკური ნიშნებია:
.ცხელება, მივარდნილობა და მუცლის ტკივილი გამონაყრამდე 1-2 დღით ადრე
გამონაყარი ჩნდება ტალღისებურად (3 ტალღამდე ჩვეულებრივ) და ყოველი გამოყრა 24 საათში პროგრესირებს მაკულა, პაპულა, ვეზიკულა (ზოგჯერ პუსტულა) და მერე ვლინდება ქერქის სახით.
ელემენტები ტანზე სხვადასხვა სტადიაში გვხდება.
გამონაყარი უფრო ხშირად იწყება სახიდან და ტანიდან და მერე გადადის კიდურებზე.
ჩვეულებრივ აღინიშნება 250-500 ელემენტი, რომელთაც ახასიათებს ქავილი.
ელემენტების ქერქით დაფარვა ხდება გამონაყრის დაწყებიდან 4-7 დღეზე
კანსა და პირის ღრუში ტიპიური გამონაყარი:

თუ ერთხელ მოხდა დაინფიცირება ამ ვირუსით, იგი რჩება ორგანიზმში სამუდამოდ!!!!
იგი მოგვიანებით ვლინდება ჰერპეს ზოსტერის სახით:

მოზრდილების დაახლოებით 1 % ბუნებრივად არ დაავადდება ბავშვობაში და მათ დაავადება დაემართებათ მოზრდილობის პერიოდში.
ჩუტყვავილა ვაქცინირებულებში (“ჩუტყვავილას გარღვევა”)
ჩუტყვავილას “გარღვევა” ნიშნავს ვაქცინაციის შემდეგ > 42 დღის მერე ველური ტიპის ვირუსით დასნებოვნებას. დაახლოებით 15-20%-ში 1 დოზით ვაქცინირებულებში შესაძლებელია ჩუტყვავილას განვითარება, თუ მათ შეხვდათ VZV. ვაქცინირებულებში კლინიკური გამოვლინებები უფრო სუსტია. მათ ან არ აქვთ ცხელება ან იგი დაბალია. ელემენტების რაოდენობა < 50, დაავადება უფრო ხანმოკლეა, გამონაყარი უპირატესად მაკულურ-პაპულურია, ვიდრე ვეზიკულური.
ჩუტყვავილას გართულებებია:
კანის მეორადი ინფექციები.
ცენტრალური ნერვული სისტემის დაზიანება (მენინგოენცეფალიტი, ცერებრული ატაქსია).
პნევმონია (ვირუსული ან ბაქტერიული).
ჰეპატიტი, სისხლდენები, თრომბოციტოპენია, ნეფრიტი (უფრო იშვიათად).
რისკ --ჯგუფები:
იმუნოკომპრომეტირებულები;
ორსულები;
ახალშობილები;
ორსულობის პერიოდის პრობლემები:
ჩუტყვავილას ვირუსი იწვევს ფეტოპატიებს 18-25 კვირის ორსულობის პერიოდში:


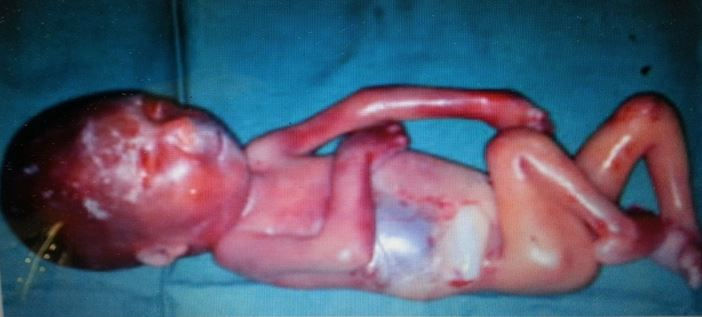
საინტერესო მაგალითია ჩუტყვავილათი გამოწვეული პრობლემები აშშ-ში ვაქცინაციამდე (1995-მდე). ყოველწლიურად აღწერილი იყო 4 მლნ-მდე შემთხვევა, ჰოსპიტალიზაცია- 11,000 - 13,500 წელიწადში, 100 - 150 სიკვდილი წელიწადში და 50% სიკვდილის მაჩვენებელი მძიმე გართულების დროს.
ვინაიდან აშშ წარმოადგენს იმუნიზაციის პროგრამების კარგ მაგალითს, მოვიყვანთ შემდეგ მონაცემებს:
აშშ-ს ამჟამინდელი მიდგომა ჩუტყვავილას ვაქცინაციისადმი:
კალენდარშია ჩუტყვავილას საწინააღმდეგო 2 დოზის გრაფიკი 2006 წლიდან
1 დოზა შეიყვანება 12-15 თვის ასაკში
მე-2 დოზა - 4-6 წლის ასაკში
ასევე აცრის რაუნდები ტარდება იმ ბავშვებისათვის, რომლებმაც მიიღეს მხოლოდ 1 დოზა წარსულში
2 დოზა გამოიყენება მოზარდებსა და მოზრდილებისათვის, რომელთაც არ აქვთ იმუნიტეტი
ტარდება პრე-ნატალური სკრინინგი და მშობიარობის შემდგომი ვაქცინაცია.
ამავე დროს საინტერესოა ვაქცინაციის ეფექტურობის საკითხი იმუნური სტატუსის მონაცემების მიხედვით:
ამ მონაცემებიდან ჩანს, რომ ვაქცინაცია 2 დოზით შესაძლებელია დაავადების თითქმის 100%-ში აცილება, ხოლო მძიმე დაავადებისაგან პაციენტი დაცულია 100%-ში.
ვაქცინების ერთდროული გამოყენება:
ჩუტყვავილას ვაქცინა Varivax® ან კომბინირებული ვაქცინა MMRV შეიძლება გაკეთდეს ასაკისათვის რეკომენდებულ სხვა ვაქცინებთან ერთდროულად 12-15 თვის და 4-6 წლის ასაკში
თუ ჩუტყვავილას ვაქცინა არ გამოიყენება იმავე დღეს, როდესაც კეთდება MMR ან სხვა ცოცხალი ატენუირებული ვაქცინა, საჭიროა 4 კვირიანი ინტერვალის დაცვა ცოცხალ ვაქცინებს შორის.
თუ მოხდა 4 კვირაზე ნაკლებ ინტერვალში ცოცხალი ვაქცინის შეყვანა, საჭიროა ამ ბოლო ვაქცინის დოზის გამეორება
ჩუტყვავილას ვაქცინის უკუჩვენებები და გაფრთხილებები:
უკუჩვენებაა მძიმე ალერგიული რეაქცია ვაქცინის კომპონენტზე, რომელიც აღინიშნებოდა პირველი დოზის შეყვანის დროს
იმუნოსუპრესია
ორსულობა
საშუალო სიმძიმის ან მძიმე დაავადება
სისხლის პროდუქტების ახლო წარსულში გადასხმა (ვინაიდან ვლინდება პოტენციური შებოჭვა ვაქცინის, თუ ამ პროდუქტში ცირკულირებს ანტისხეულები)
ჩუტყვავილას საწინააღმდეგო ვაქცინაცია იმუნოკომპრომეტირებულთა გარკვეულ ჯგუფში:
შესაძლებელია ვაქცინის გამოყენება იზოლირებულად ჰუმორული იმუნოდეფიციტის დროს
ლეიკემიით, ლიმფომით ან სხვა მალიგნიზაციის მქონე პაციენტებში შესაძლებელია ცოცხალი ვაქცინის გამოყენება რემისიის პერიოდში . ასევე იმ პაციენტებში, ვისთანაც ქიმიოთერაპია შეწყდა ≥ 3 თვეზე
შესაძლებელია HIV-ინფიცირებულებში ვაქცინის გამოყენება, როდესაც CD4+ T-ლიმფოციტების პროცენტი 15% ≥. მათ უკეთდებათ 2 დოზა ვაქცინის 3 თვის ინტერვალით
აივ-ინფიცირებულ მოზარდებში და მოზრდილებში ვაქცინის გამოყენების გამოცდილება არ არის საკმარისი, მაგრამ ფიქრობენ, რომ ისინი ასევე პასუხობენ ამ ვაქცინაციაზე
შესაძლოა ვაქცინაცია ჩატარდეს აივ -ინფიცირებულებში, რომლებსაც აქვთ მაჩვენებლები - CD4+T-ლიმფოციტების რიცხვი ≥ 200 უჯრედი/მლ
პოსტ-ექსპოზიციური (კონტაქტის შემდგომი) პროფილაქტიკა:
ჩუტყვავილას საწინააღმდეგო ვაქცინაცია რეკომენდებულია იმ შემთხვევაში, როდესაც კონტაქტიდან გასულია <3-5 დღე. ვაქცინაცია ამ შემთხვევაში ეფექტურია თითქმის ≥ 90%
ვაქცინაცია ~100% ეფექტურია დაავადების მძიმე ფორმის განვითარების საწინააღმდეგოდ, თუ ვაქცინირებულია კონტაქტის შემდეგ 5 დღეში.
ვაქცინაცია რეკომენდებულია მაშინაც, როდესაც კონტაქტის შემდეგ გავიდა 5 დღეზე მეტი, ვინაიდან ეს დაეხმარება შემდგომი კონტაქტების დროს
Varicella Zoster Immune Globulin (პროდუქტის დასახელება VariZIG™) რეკომენდებულია გარკვეული ჯგუფებისათვის, სადაც არსებობს მძიმე დაავადების განვითარების რისკი. იგი ეფექტურია კონტაქტის შემდეგ 10 დღეში.
ჩუტყვავილას ვაქცინაციის გვედითი მოვლენები:
მსუბუქი გვერდითი მოვლენები, როგორიცაა გამონაყარი, ცხელება, რეაქცია ჩხვლეტის ადგილზე. სერიოზული გვერდითი მოვლენები ძალზე იშვიათია: ენცეფალიტი, ატაქსია, პნევმონია, ართრიტი, ჰეპატიტი, ვასკულიტი, თრომბოციტოპენია (Chaves J Infect Dis 2008 )
ჩუტყვავილას საწინააღმდეგოდ არსებობს 3 ლიცენზირებული ვაქცინა (Varivax®, Proquad®) და herpes zoster (Zostavax®). Varivax® აშშ-ში ლიცენზირებულია 1995, Proquad® (MMRV ვაქცინების შემცველი) აშშ-ში ლიცენზირებულია 2005, Zostavax® - აშშ-ში ლიცენზირებულია 2006 წელს.
რატომ არის საჭირო იმუნიზაციის შეტანა კალენდარში?
ჩუტყვავილა პოტენციურად საშიში დაავადებაა. ვირუსი რჩება ორგანიზმში მთელი სიცოცხლის მანძილზე, იგი განიცდის რეაქტივაციას. მკურნალობის შესაძლებლობები შეზღუდულია. პრევენციის შედეგები უკეთესია, ვიდრე მკურნალობის მცდელობები. დაავადება “საზიზღარია”, ვინაიდან იგი გადამდებია და ემართება ბავშვებს და მოზრდილებს “უდროო დროს”.

თბილისის ბავშვთა ინფექციური კლინიკური საავადმყოფო
მანანა ხოჭავა
თსსუ, პროფესორი, ბავშვთა ინფექციურ სნეულებათა დეპარტამენტის ხელმძღვანელი,
თამარ ჯოხთაბერიძე,
თსსუ, ბავშვთა ინფექციურ სნეულებათა დეპარტამენტი, მედიცინის დოქტორი, ბავშვთა ინფექციურ სნეულებათა რეზიდენტურის დირექტორი.
იამზე შალამბერიძე
თსსუ, ბავშვთა ინფექციურ სნეულებათა დეპარტამენტი, მედიცინის დოქტორი, ბავშვთა ინფექციონისტთა ასოციაციის პრეზიდენტი.


Комментарии